เด็กดื้อยังต้องโดนตี แล้วเชื้อดื้อนิสัยไม่ดีต้องโดนอะไร?
ทุกวันนี้ เชื้อแบคทีเรียดื้อยา กลายเป็นความน่ากังวัลอย่างมากสำหรับวงการการแพทย์ทั่วโลก เพราะทุกครั้งที่เจอเชื้อดื้อยาตัวใหม่ ๆ เพิ่มมากขึ้น มันหมายความว่าหนทางการรักษาผู้ป่วยลดน้อยลง แม้ว่าทุกวันนี้จะมียาปฏิชีวนะถูกพัฒนาออกมามากมายหลายชนิด ด้วยสารเคมีที่แตกต่างกัน และกลไกการกำจัดเชื้อโรคที่ไม่เหมือนกัน แต่ดูเหมือนว่าวิวัฒนาการก็พยายามพาแบคทีเรียที่มีลูกเล่นใหม่ ๆ พร้อมจะดื้อยาเกิดขึ้นมาเสมอ
โคลิสติน (Colistin) ถือเป็นยาปฏิชีวนะที่เป็นทางเลือกสุดท้ายในการกำจัดเชื้อแบคทีเรียในร่างกายมนุษย์ เมื่อเจอเชื้อร้ายกาจที่สามารถหลีกเลี่ยงกลไกของยาที่จะทำลายพวกมันได้แล้ว ทางการแพทย์ยังมียาอีกหลายชนิด ที่เป็นตัวเลือกในการกำจัดเชื้อร้ายพวกนี้ การใช้ยาโคลิสตินแสดงว่าอาการติดเชื้อของผู้ป่วยต้องมาจากเชื้อที่ดื้อยาหลากหลายชนิดจริง ๆ

ที่มา: Vinmec
แต่แล้วในปี 2015 นักวิจัยก็พบว่า บนโลกใบนี้มีแบคทีเรียที่มียีนต่อต้านยาปฏิชีวนะ หรือยีน AMR (Antimicrobial Resistance) ที่ชื่อว่า mcr-1 อยู่บนสายพันธุกรรมของมัน ซึ่งยีนที่ว่าคือยีนที่ทำให้เชื้อแบคทีเรียดื้อต่อยาโคลิสติน หมายความว่ายาทั้งหมดที่เป็นตัวเลือกก่อนหน้าโคลิสตินก็ไม่สามารถใช้กำจัดมันได้อีกต่อไปแล้ว พวกมันดื้อต่อยาปฏิชีวนะทุกชนิดเท่าที่เรามีในโลก
และนี่คือสิ่งที่ทุกคนควรกังวลของจริง
ยาปฏิชีวนะคืออะไร?
ยาปฏิชีวนะ หรือ Antibiotics คือยาที่ใช้ในการรักษาโรคติดเชื้อที่เกิดจากแบคทีเรีย ทั้งในคนและสัตว์ โดยยาปฏิชีวะนะมีกลไกการออกฤทธิ์ที่ช่วยกำจัดแบคทีเรียแตกต่างกันไป เช่น ยับยั้งการสร้างผนังเซลล์ ยับยั้งการสร้างเยื่อหุ้มเซลล์ ยับยั้งการสร้างโปรตีน ยับยั้งการสร้างสารพันธุกรรม หรือยับยั้งการสร้างสารเคมีจำเป็นบางชนิดในร่างกายแบคทีเรีย ซึ่งเมื่อยาออกฤทธิ์แล้วจะทำให้แบคทีเรียที่ได้รับผลกระทบจากยา ไม่สามารถดำรงชีวิตอยู่ได้ อาการติดเชื้อของผู้ที่ได้รับยาเข้าไปจึงค่อย ๆ ดีขึ้น
แต่จะเห็นได้ชัดว่าเราเน้นย้ำว่า ยาปฏิชีวนะใช้รักษาโรคติดเชื้อที่เกิดจาก “แบคทีเรีย” เพราะบางครั้งต้นเหตุของอาการป่วยอาจมาจากเชื้อ “ไวรัส” ที่ไม่สามารถกำจัดด้วยยาปฏิชีวนะได้ ซึ่งปกติแล้วอาการหวัดที่เกิดจากเชื้อไวรัสจะมีอาการไอ ระคายคอ มีน้ำมูก โดยสามารถหายได้เพียงแค่ดื่มน้ำมาก ๆ พักผ่อนให้เพียงพอ และทำร่างกายให้อบอุ่น
อาการไข้หวัดที่เกิดจากแบคทีเรีย จะมีอาการไข้ขึ้นสูงกว่า 38 องศาเซลเซียส มีต่อมน้ำเหลืองใต้ขากรรไกรหน้าโต ต่อมทอนซิลอาจบวม หรือมีจุดหนอง โดยที่ไม่มีอาการไอร่วมด้วย ถ้าหากมีอาการดังนี้ หรือหมอวินิจฉัยแล้วว่าเป็นอาการป่วยจากการติดเชื้อแบคทีเรีย การกินยาปฏิชีวนะจะช่วยให้ร่างกายกลับมาแข็งแรงเร็วขึ้น แต่ถ้าหากร่างกายป่วยโดยไม่ได้เกิดจากเชื้อแบคทีเรียตามอาการที่เล่าข้างต้น การกินยาปฏิชีวนะจะทำให้เชื้อแบคทีเรียที่มีในร่างกาย (ซึ่งอาจจะมีน้อยจนไม่ออกอาการป่วย) ได้รับยาปฏิชีวนะเข้าไปในปริมาณที่ไม่ถึงกับตาย แล้วเกิดกลไกการป้องกันภายในร่างกาย ผ่านกระบวนการกลายพันธุ์ของยีน มันจะกลายเป็นสาเหตุให้เกิดเชื้อดื้อยาขึ้น
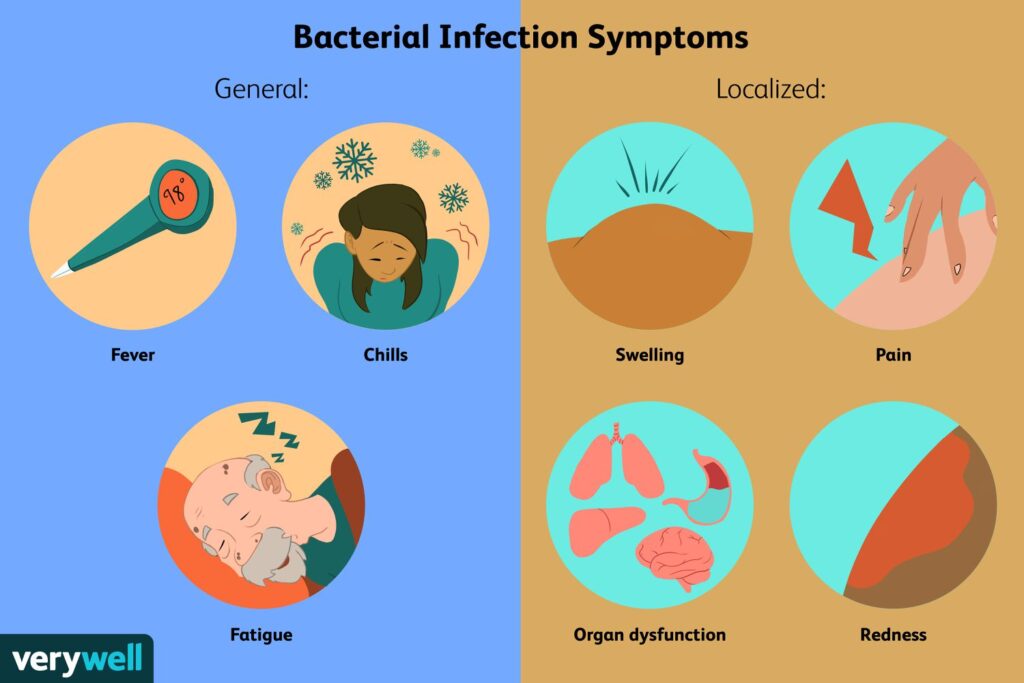
ที่มา: Verywell Health
อเล็กซานเดอร์ เฟลมมิ่ง (Alexander Fleming) บังเอิญพบสารเคมีที่มีฤทธิ์กำจัดเชื้อแบคทีเรียในปี 1928 โดยเขาตั้งชื่อให้สารนั้นว่า เพนิซิลลิน (Penicillin) เพื่อให้สอดคล้องกับแหล่งที่มาของสารนั้น นั่นคือเชื้อราที่มีชื่อว่า เพนิซิลเลียม (Penicillium) ซึ่งการค้นพบนี้ทำให้เขาได้รับรางวัลโนเบลในปี 1945 ร่วมกับ แอนสท์ เชน (Ernst Chain) และฮาวเวิร์ด ฟลอรีย์ (Howard Florey) ในฐานะผู้ที่พัฒนายาปฏิชีวนะแรกของโลกขึ้นมาได้สำเร็จจากเพนิซิลลิน ช่วยรักษาชีวิตคนนับล้านตั้งแต่ยุคนั้นมาจนถึงปัจจุบัน นั่นทำให้เขาโด่งดังจนมีโอกาสไปพูดในหลายสื่อ หนึ่งในเรื่องที่เขามักพูดถึงยาปฏิชีวนะคือ “หากมนุษย์เราใช้ยาปฏิชีวนะอย่างไม่ระวัง อาจเกิดเชื้อที่ดื้อยาได้”

ที่มา: Britannica
ปัจจุบัน เชื้อแบคทีเรียดื้อยา เกิดขึ้นมาแล้วจริง ๆ ในระดับที่เราอาจจะรับมือไม่ไหวภายในเวลาไม่กี่ปีนี้ เพราะแบคทีเรียเรียนรู้ที่จะกำจัดสารเคมีที่มีฤทธิ์เป็นยาออกจากร่างกาย หรือไม่สามารถเข้าสู่ร่างกายมันได้ รวมถึงอาจสามารถสร้างสารเคมีมาทำลายยาปฏิชีวนะได้ด้วย ซึ่งพวกมันจะยังคงวิวัฒนาการจนเก่งขึ้นต่อไป หากพวกเราใช้ยาปฎิชีวนะกันอย่างไม่ถูกวิธี
หลายคนคงเคยได้ยินมาว่า เวลาหมอจ่ายยา ต้องกินให้ครบแผงตามที่หมอสั่ง ซึ่งสิ่งที่เคยได้ยินมานี้เป็นสิ่งที่ควรทำจริง ๆ นอกจากจะทำให้ร่างกายกลับมาแข็งแรงโดยไว ยังเป็นการทำให้มั่นใจว่า เชื้อแบคทีเรียก่อโรคในร่างกายตายจากเราไปทั้งหมด ไม่เหลือตัวไหนไว้ดื้อยาเพื่อมาแก้แค้นเราทีหลังแน่นอน
การศึกษาเชื้อดื้อยา
เชื้อแบคทีเรียดื้อยาเป็นความกังวลของวงการสาธารณสุขมาเนิ่นนานแล้ว อย่างในประเทศเดนมาร์กมีโครงการสำรวจและจัดเก็บข้อมูลของยีน AMR และข้อมูลการใช้ยา AMU (Antimicrobial uses) ทั้งในคนและในสัตว์ มาตั้งแต่ปี 1995 และทำบันทึกรายงานไว้ทุกปี
สามารถดูข้อมูลย้อนหลังได้ที่ https://www.danmap.org/
แต่วงการสาธารณสุขยิ่งต้องตื่นตัว หลังจากโลกนี้พบว่ายาที่เป็นตัวเลือกสุดท้ายในการต่อกรกับเชื้อดื้อยาอย่างโคลิสติน ก็ถูกต่อต้านได้ด้วยยีน AMR ที่ชื่อ mcr-1 หลังจากมีการศึกษาพบยีนนี้ ทั้งหน่วยงานรัฐ และหน่วยงานวิจัยหลายแห่ง ก็ทำการเก็บตัวอย่างเชื้อแบคทีเรียจากที่ต่าง ๆ เพื่อมาทดสอบว่าพวกมันมี mcr-1 อยู่หรือไม่
สมัยก่อน การศึกษาว่าเชื้อแบคทีเรียตัวไหนดื้อยา ต้องนำไปทดสอบทีละครั้งในจานเพาะเชื้อ ต้องใช้เวลาในการเพาะเลี้ยงให้เชื้อโต กว่าจะนำไปทดสอบได้ครั้งหนึ่ง แต่ปัจจุบันเทคโนโลยีสำหรับการวิจัยล้ำสมัยขึ้นมาก ๆ เพราะเราสามารถตรวจสอบรหัสพันธุกรรมจากดีเอ็นเอทั้งร่างกายของแบคทีเรียได้เลยจากเทคนิคที่เรียกว่า Whole Genome Sequencing

ที่มา: Medical News Today
หลังจากมีข่าวการค้นพบยีน mcr-1 ที่เกี่ยวข้องกับการดื้อยาโคลิสติน นักวิจัยจากประเทศเดนมาร์กทำการตรวจสอบข้อมูลจีโนมทั้งหมดเท่าที่มีการศึกษาไว้จากแบคทีเรียกว่า 3,000 ตัวอย่าง จนพบว่ามี 5 ตัวอย่างที่เป็นแบคทีเรียดื้อยาโคลิสติน โดยใช้เวลาเพียงไม่นาน ซึ่งเชื้อดื้อยาที่ว่ามาจากการนำเข้าเนื้อไก่จากต่างประเทศ
นอกจากประเทศเดนมาร์กแล้ว ทั่วโลกก็มีการเก็บข้อมูล Whole Genome Sequencing ของสารพันธุกรรมเชื้อแบคทีเรียจำนวนมากเช่นกัน ซึ่งมีการเก็บตัวอย่างทั้งจากท่อน้ำทิ้งเพื่อศึกษาเชื้อที่มาจากมนุษย์ และมีการเก็บตัวอย่างจากมูลสัตว์เพื่อศึกษาเชื้อในการปศุสัตว์ เพราะมนุษย์ไม่ได้จ่ายยาให้เพียงแค่มนุษย์ด้วยกันเท่านั้น แต่มนุษย์ยังใช้ยาปฏิชีวนะผสมในอาหารสัตว์เพื่อหวังจะป้องกันอาการป่วยด้วย ซึ่งกระบวนการดังกล่าวเป็นอีกปัจจัยที่ทำให้เกิดเชื้อดื้อยา นักวิจัยจึงรวบรวมข้อมูลพันธุกรรมจำนวนมากของเชื้อแบคทีเรียมาเก็บไว้ในฐานข้อมูล โดยเรียกวิธีการศึกษาแบบนี้ว่าเมตะจีโนมิกส์ (Metagenomics)
หลายประเทศทั่วโลกมีฐานข้อมูลยีน AMR เป็นของตัวเอง เช่น มหาวิทยาลัยเทคโนโลยีเดนมาร์ก (Technical University of Denmark, DTU) มีการจัดทำฐานข้อมูลที่ชื่อว่า ResFinder ที่เป็นเว็บไซต์รวบรวมยีนเชื้อดื้อยาสำหรับนักวิจัยใช้เปรียบเทียบ โดยวิธีการศึกษา นักวิจัยจะต้องทำการอ่านรหัสพันธุกรรมของเชื้อแบคทีเรียที่สนใจเสียก่อน ด้วยเทคนิค Sequencing แล้วนำรหัสพันธุกรรมนั้นเข้าสู่ระบบคอมพิวเตอร์ เพื่อเปรียบเทียบกับรหัสพันธุกรรมในฐานข้อมูล และจัดทำการยืนยันยีน AMR เพื่อนำไปศึกษาต่อ
สามารถดูฐานข้อมูล ResFinder ได้ที่ https://cge.food.dtu.dk/services/ResFinder/
ที่สำคัญ เทคโนโลยีปัญญาประดิษฐ์ (Artificial Intelligence) หรือที่เราเรียกติดปากกันว่าเอไอ ก็สามารถนำมาใช้ประโยชน์ทางการวิจัยได้ด้วย ยกตัวอย่างจากงานวิจัยของ รศ. ดร.พิมพ์ลภัส ลี้กิจเจริญผล หรือพี่ชินนี่ นักวิจัยอาวุโสจากมหาวิทยาลัยเทคโนโลยีเดนมาร์ก หรือ DTU ที่ศึกษาเกี่ยวกับความปลอดภัยทางด้านอาหาร ด้วยการใช้ Machine Learning ของเอไอมาประมวลผลข้อมูล Whole Genome Sequencing ที่อยู่ในฐานข้อมูล เพื่อทำนายรูปแบบการเกิดยีน AMR และความรุนแรงจากยีนเหล่านั้น แล้วนำมาวิเคราะห์ด้วยเทคนิคทางชีวสารสนเทศศาสตร์ (Bioinformatics) เพื่อเก็บเป็นข้อมูลในการหาวิธีต่อกรกับเชื้อดื้อยาในอนาคต

ที่มา: Pig Progress
อย่างที่ได้กล่าวมาว่าเชื้อดื้อยามีความเกี่ยวข้องกับการปศุสัตว์และความปลอดภัยทางอาหาร ถ้าหากประเทศไทยยังถือว่าเราเป็นครัวโลก การศึกษาเชื้อดื้อยาในอาหาร เพื่อหาวิธีรับมือจากความอันตรายที่มาพร้อมอาหารการกินของเรา ก็เป็นเรื่องที่สำคัญมาก ๆ
หากใครที่สนใจเรื่องราวในบทความนี้ สามารถหาความรู้เกี่ยวกับชีวสารสนเทศศาสตร์ (Bioinformatics) และพันธุศาสตร์ (Genetics) เพิ่มเติมได้ เผื่อจะได้ศึกษาต่อ หรือช่วยทำวิจัยในการรักษาความปลอดภัยให้กับอาหาร และสุขภาพของคนไทยทุกคนต่อไป
อ้างอิง
“Thailand Bioinformatics Research Network Talent Pool and Stakeholder Engagement”
Colistin Resistance Gene mcr-1 Mediates Cell Permeability and Resistance to Hydrophobic Antibiotics
Newly Reported Gene, mcr-1, Threatens Last-Resort Antibiotics
แบคทีเรียดื้อยา หรือเชื้อดื้อยา
จะทราบได้อย่างไรว่า เราเป็นหวัดจากไวรัสหรือแบคทีเรียกันแน่?
The Nobel Prize in Physiology or Medicine 1945
PYMK EP80 อเล็กซานเดอร์ เฟลมมิง ชัยชนะเหนือโรคภัย การค้นพบครั้งยิ่งใหญ่จากสิ่งมีชีวิตขนาดเล็ก